Artigos de Revisão
Projetos terapêuticos singulares em saúde mental no Brasil: revisão de literatura
Singular therapeutic projects in mental health in Brazil: literature review
Proyectos terapéuticos singulares en salud mental en Brasil: revisión de la literatura
Projetos terapêuticos singulares em saúde mental no Brasil: revisão de literatura
Vértices (Campos dos Goitacazes), vol. 25, núm. 2, e25219115, 2023
Instituto Federal de Educação, Ciência e Tecnologia Fluminense

Esta obra está bajo una Licencia Creative Commons Atribución 4.0 Internacional.
Recepción: 23 Febrero 2023
Aprobación: 10 Junio 2023
Publicación: 21 Julio 2023
Resumo: Este estudo teve por objetivo analisar os estudos desenvolvidos no Brasil que relacionaram o tratamento e acompanhamento em saúde mental com práticas terapêuticas singulares locais em toda a Rede de Atenção Psicossocial (RAPS). Metodologia: Artigos indexados nas bases de dados National Library of Medicine – Pubmed . Scientific Eletronic Library Online - Scielo, a partir de 2010, em língua portuguesa e língua inglesa. Foram selecionados quatro artigos, dois dos quais foram desenvolvidos na região Sudeste do Brasil, região com elevado Índice de Desenvolvimento Humano (IDH), um na região Sul e outro no Nordeste brasileiro. Resultados: Os resultados mostraram a carência de estudos e ações na área de saúde mental envolvendo as práticas terapêuticas e singulares, como preconizado pela Organização das Nacões Unidas e pela Reforma Psiquiátrica no Brasil. Conclusão: Essa temática foi pouco investigada no país sugerindo o incentivo às pesquisas e práticas locais em saúde mental além do fomento de políticas públicas, considerando a necessidade de ações constantes e crescentes dada a importância da singularidade do tratamento necessário aos usuários com problemas em saúde mental e suas diferentes técnicas possíveis de intervenção biopsicossocial.
Palavras-chave: saúde mental, atenção primária à saúde, saúde pública.
Abstract: The objective of this study was to analyze the studies carried out in Brazil that related treatment and follow-up in mental health with singular therapeutic local practices throughout the Psychosocial Care Network (RAPS). Methodology: articles indexed in the databases National Library of Medicine – Pubmed and Scientific Electronic Library Online - Scielo, from 2010 in Portuguese and English. Four articles were selected, two were developed in the Southeast region of Brazil, a region with a high Human Development Index (HDI), one in the South region and the other in the Brazilian Northeast. Results: The results showed the lack of studies and actions in the area of mental health involving therapeutic and singular practices, as advocated by the United Nations Organization and the Psychiatric Reform in Brazil. Conclusion: this theme has been little investigated in the country, suggesting the encouragement of research and local practices in mental health and the promotion of public policies, considering the need for constant and growing actions due to the importance of the uniqueness of the treatment necessary for patients with mental disorders and their different possible techniques of biopsychosocial intervention.
Keywords: mental health, primary health care, public health.
Resumen: El objetivo de este estudio fue analizar los estudios realizados en Brasil que relacionaron el tratamiento y seguimiento en salud mental con prácticas terapéuticas singulares locales a lo largo de la Red de Atención Psicosocial (RAPS). Metodología: artículos indexados en las bases de datos National Library of Medicine – Pubmed . Scientific Eletronic Library Online - Scielo, desde 2010, en portugués e inglés. Fueron seleccionados cuatro artículos, dos desarrollados en la región Sudeste de Brasil, región con alto Índice de Desarrollo Humano (IDH), uno en la región Sur y otro en el Nordeste brasileño. Resultados: Los resultados mostraron la falta de estudios y acciones en el área de la salud mental que involucren prácticas terapéuticas y singulares, como lo preconiza la Organización de las Naciones Unidas y la Reforma Psiquiátrica en Brasil. Conclusión: este tema ha sido poco investigado en el país, lo que sugiere el fomento de la investigación y las prácticas locales en salud mental y la promoción de políticas públicas, considerando la necesidad de acciones constantes y crecientes debido a la importancia de la singularidad del tratamiento necesario para usuarios con trastornos mentales y sus diferentes técnicas posibles de intervención biopsicosocial.
Palabras clave: salud mental, atención primaria de salud, salud pública.
1 Introdução
A manutenção de uma saúde mental de qualidade é fundamental ao ser humano e implica diretamente em seu estado geral de saúde, sendo um dos requisitos para alcançar o estado saudável como prescrito pela Organização Mundial de Saúde (OMS), que define saúde como um bem-estar físico, mental e social, e não somente como ausência de doenças (OMS, 1946).
O Conselho Nacional dos Direitos Humanos (CNDH) retrata a crise e os dispositivos para internação e acolhimento de pessoas com problemas em saúde mental. Em especial, no primeiro parágrafo de seu artigo 12, dispõe sobre internação psiquiátrica que, segundo a CNDH, deve ser considerada como recurso terapêutico com forte potencial iatrogênico. A utilização desse expediente para pessoas em sofrimento psíquico é considerada prognóstico ruim a longo prazo, gerando inúmeras recorrências de internações, aumento do custo no sistema de saúde e da assistência. Ademais, as internações são permeadas de estigmas, isolamentos e fragilizações das soluções sociais dos usuários e de seus familiares (BRASIL, 2019).
O Ministério da Saúde define o Projeto Terapêutico Singular (PTS) como uma estratégia de cuidado que articula uma série de ações, que são o resultado da discussão e da construção coletiva de uma equipe multidisciplinar, e que leva em consideração as necessidades, as expectativas, as crenças e o contexto social da pessoa ou de um coletivo para o qual será direcionada a ação. O entendimento de singularidade é resultado da especificidade irreprodutível da situação sobre a qual o PTS atua relacionada ao problema de uma determinada pessoa, família, grupo ou coletivo (BRASIL, 2013).
Os PTS, voltados para os serviços de saúde, mais especificamente os de saúde mental, são dispositivos mutáveis que, por meio da construção e colaboração coletiva, documentam e guiam as estratégias propostas para o tratamento das necessidades do usuário de maneira individual. Para Pinto et al. (2011), o projeto terapêutico é elaborado com base nas necessidades de saúde de cada indivíduo, não excluindo suas opiniões, seus sonhos e projetos de vida. De cunho singular, o programa envolve a interação democrática e horizontal entre trabalhadores da saúde, usuários e seus familiares.
A demanda por atendimento em saúde mental vem aumentando em todo o mundo e tem sido relacionada principalmente com a longevidade da população mundial, o estresse da vida cotidiana, hábitos de vida inadequados, bem como a fatores socioeconômicos e biológicos. Com isso, evidenciamos uma necessidade contínua de investimentos em saúde mental, nos estudos dentro da área, em seus dispositivos, melhorando-os e ampliando-os assim como a oferta de serviços com profissionais capacitados, munidos de conhecimento teórico e prático para oferecermos tratamento adequado diante de toda a subjetividade da saúde mental.
A reforma do modelo psiquiátrico e a criação da Lei 10.216, de 6 de abril de 2001, que retrata a proteção e os direitos das pessoas com problemas psíquicos, fornecem novos rumos ao modelo assistencial em saúde mental brasileiro (BRASIL, 2001; MACHADO, 2020). Para preencher as lacunas dessas ações, o Ministério da Saúde lançou em 2013 o manual de saúde mental da atenção primária, um dispositivo que, além de elucidar as práticas e condutas de responsabilidade desse setor e dos profissionais envolvidos nessa assistência, amplia a possibilidade de tratamentos dentro da saúde básica em saúde mental no país. Esse manual apresenta as principais demandas em saúde mental, os fatores de riscos, os planos e métodos de intervenções e acompanhamentos dos casos. O objetivo é ter um rol de exemplificações possibilitando maior conhecimento e fornecer subsídios aos profissionais da saúde que atuam na Atenção Básica no atendimento aos usuários com problemas de saúde mental e seus familiares (BRASIL, 2013).
Saraceno (2020) compreende que é urgente a abordagem de microdeterminantes sociais. Atualmente, o tema que envolve saúde mental tem sido tratado como modismo e reconhecer os fatores que o envolvem tornou-se politicamente correto. Determinantes sociais tais como pobreza, guerra e migrações forçadas causam impactos na saúde mental dos indivíduos e das comunidades.
O desafio é desdobrar e aprimorar operativamente as estratégias de cuidado para produção da subjetividade, do protagonismo e da autonomia das pessoas, premissas da Atenção Psicossocial. As estratégias de cuidado – que incluem também a família e a comunidade – vão-se delineando a partir das experiências e necessidades de cada usuário de modo que a participação deste como um sujeito ativo em seu processo de tratamento se torna algo fundamental para essa racionalidade (KINOSHITA et al., 2020; QUINTAS; TAVARES, 2020).
A Agenda 2030 da Organização das Nações Unidas (ONU), por meio do ODS (Objetivo de Desenvolvimento Sustentável) 3, ressalta a importância do desenvolvimento sustentável, quando fala, em suas metas, da necessidade de assegurar uma vida saudável e de promover o bem-estar para todos em todas as idades (ONU BR, 2015) como um compromisso a ser executado com intenção de transformar o cuidado e as políticas públicas no geral, o que, de alguma forma, colabora para alcançar essa meta social, de suma importância para uma boa qualidade de vida.
O objetivo deste estudo é analisar o contexto da saúde mental no Brasil com o intuito de identificar trabalhos científicos que relatam experiências locais e singulares no tratamento e acompanhamento em saúde mental.
Dentro dessas novas vertentes de assistência em saúde mental, o estudo se justifica pela sua capacidade de elucidar questões nacionais em saúde mental, bem como de compreendê-las e apontar caminhos de intervenção, incluindo o conhecimento e a educação ao público sobre a história da saúde mental brasileira e fomentando a discussão acerca da temática.
2 Saúde mental no Brasil
Seguindo os preceitos do Sistema Único de Saúde (SUS), visando a uma assistência cada vez mais humanizada, a saúde mental no Brasil produziu muitos avanços nos últimos anos. Alguns desses progressos foram direcionados para a Rede de Atenção Psicossocial (RAPS) do país, entretanto os modelos manicomiais do passado nos ensinam que não podemos aceitar qualquer retrocesso em direção a seus propósitos segregacionistas e desumanos seja de forma idêntica às antigas práticas chamadas de saúde mental, seja de modo similar a elas.
Esse sentimento é muito bem expressado no livro Holocausto brasileiro, no qual Arbex (2013) afirma que as palavras sofrem com sua banalização e que, embora o termo “holocausto” tenha sido utilizado na Segunda Guerra referindo-se ao assassinato em massa dos judeus pelos nazistas, infelizmente também se aplica no Brasil. Pelo menos 60 mil pessoas morreram entre os muros do Centro Hospitalar Psiquiátrico de Barbacena, conhecido como Hospital Colônia, situado em Barbacena, Minas Gerais. A maioria chegava à cidade nos vagões de trem e era internada à força naquela instituição, onde tinham a cabeça raspada e eram vestidas com roupas de internato. Batizados pelos funcionários com outros nomes, perdiam sua identidade e ali permaneciam até o fim de suas vidas. O contexto brasileiro não era humanizado em seu tratamento de saúde mental e, somente a partir do movimento da reforma psiquiátrica de 1987, esse modelo assistencial inicia sua severa substituição por tratamentos pautados na humanização, que caminham, ainda hoje, nesse processo evolutivo e adaptativo das demandas de saúde mental no país. Silva e Alencar (2009) ressaltam que, a partir da reforma psiquiátrica, as oficinas terapêuticas tornaram-se dispositivos obrigatórios para a estruturação dos Centros de Atenção Psicossocial (CAPS) e outros serviços em saúde mental.
De acordo com Mendonça (2005), em 1940, a Psiquiatra Nise da Silveira, que possuía formação junguiana e acumulava experiências com êxito da terapia ocupacional, principia a arteterapia no Rio de Janeiro. Empregava técnicas que envolviam os indivíduos e os levavam a se fortalecer e a expressar seu inconsciente, como a pintura, a escultura, a música, a dança e os trabalhos artesanais. Para a interação dos indivíduos, utilizava atividades recreativas como jogos, passeios e festas. Atualmente, os ambientes psiquiátricos usam as oficinas como práticas de inserção social dos indivíduos, oferecendo espaço de convivência, criação e reinvenção do dia a dia dos usuários. Como forma de tratamento, as instituições psiquiátricas recorrem a essas oficinas, que se tornaram um ambiente indispensável para os usuários aflorarem o seu direito de criar, opinar, escolher e se relacionarem. As oficinas e suas atividades proporcionam o processo construtivo e reconstrutivo dos indivíduos por meio de troca de experiências, ações e objetos, proporcionando a reinvenção do homem e a sua noção de mundo.
A Política Nacional de Saúde Mental, apoiada na Lei n.º 10216, de 06 de abril de 2001, lei da reforma psiquiátrica que preconiza a proteção e os direitos das pessoas com problemas mentais, e redirecionando o modelo assistencial em saúde mental, traz as diretrizes de um modelo de atenção à saúde mental aberto e de base comunitária. Ou seja, as pessoas com problemas de saúde mental têm o direito de livre circulação nas comunidades, cidades e acesso aos serviços especializados de saúde e cuidados (BRASIL, 2001).
Os serviços de saúde mental inseridos na RAPS possuem estratégias de atendimento que definem serviços mínimos para o atendimento e contínua conformidade com a Portaria 3.088/2011, que inseriu a Rede de Atenção Psicossocial no âmbito do Sistema Único de Saúde (SUS) para usuários que se encontram em sofrimento psíquico e com necessidades decorrentes de álcool e drogas (BRASIL, 2011).
A subjetividade das oficinas terapêuticas, bem como sua variada oferta e diferenças em locais diversos, apresenta o paradigma do tratamento em equidade dentro dos modelos propostos de assistência em saúde mental. Esses instrumentos possibilitam uma abertura nas escolhas terapêuticas, que são eleitas por demanda de profissionais capacitados, público-alvo, insumos e locais adequados às suas práticas, bem como em acordo e definição das gestões em saúde mental. Para Azevedo e Miranda (2011), as oficinas terapêuticas apresentam-se como importante instrumento de ressocialização dos indivíduos e de interação social, visto que preconizam a inserção no trabalho, levam as pessoas a agir e a pensar de forma coletiva orientada por uma lógica peculiar ao paradigma psicossocial que é: respeitar a diversidade, a subjetividade e a capacidade de cada sujeito.
Com a saúde sendo cada vez mais entendida como uma complementaridade de ações e fatores, o SUS segue na tentativa de acompanhar as diversas alternativas de tratamento complementar e institui as Práticas Integrativas e Complementares em Saúde (PICS), um arcabouço de terapias que, de acordo com as necessidades locais e pela decisão dos gestores e sociedade, podem ser implementadas na assistência em saúde dos municípios. Segundo o Ministério da Saúde, a busca pela redução das diferenças regionais no oferecimento de ações de saúde possui, na implementação das práticas integrativas e complementares dentro do SUS, a possibilidade de acesso a esses serviços diversos de forma equânime. Desse modo, como as PICS, diversos outros tratamentos integrativos possuem o reconhecimento do SUS dentro da Política Nacional de Práticas Integrativas e Complementares do SUS dada sua eficácia e valor perante a sociedade, em especial nos tratamentos em saúde mental. Por isso temos técnicas terapêuticas da medicina chinesa e ayurveda, por exemplo, na arteterapia, como o teatro, a música, a dança, o artesanato e as demais expressões artísticas (BRASIL, 2014).
Na percepção de Coqueiro; Vieira e Freitas (2010), a arteterapia tem resultados voltados à vivência dos usuários mostrando tanto suas dificuldades, conflitos, medos e angústias quanto o que lhes causa menos sofrimento. É caracterizada como um método eficaz e uma forma de direcionar as variáveis do adoecimento mental de maneira positiva, como os conflitos pessoais e com familiares. Percebe-se que existe uma redução dos fatores negativos de origem afetiva e emocional que surgem comumente com a doença, tais como a angústia, o estresse, o medo, a agressividade, o isolamento social e a apatia, entre outros.
A realidade brasileira no último governo, no período de 2019 a 2022, não foi muito promissora se considerarmos as ações realizadas, tendo em vista que o governo manteve o chamado desmonte da Rede de Atenção Psicossocial (RAPS), iniciado no final do governo anterior, que findou em 2018. Hernandes e Fernandes (2020) retratam a realidade brasileira atual. No governo do Presidente Michel Temer, no período de 2016 a 2018, iniciou-se o perecimento das conquistas do Programa Nacional para a Saúde Mental (PNSM). Cruz; Gonçalves e Delgado (2020) pesquisaram 14 documentos relacionados às alterações realizadas por meio de portarias, resoluções, nota técnica e decreto publicados no período de outubro de 2016 a abril de 2019. Os resultados obtidos apontaram que o primeiro efeito dessas alterações na rede de Atenção Psicossocial foi o incentivo à internação psiquiátrica e ao financiamento de comunidades terapêuticas, ações fundamentadas em uma abordagem proibicionista às demandas relacionadas ao uso de álcool e drogas. Percebeu-se, ainda, uma estagnação do ritmo de implementação de serviços de bases comunitárias.
Com essas recentes experiências nacionais e internacionais, é possível apreender e redirecionar a saúde mental que queremos para nossa sociedade e não oferecer oportunidade para governos que não compreendam ou não ajam a favor da reforma psiquiátrica e de uma saúde mental inclusiva, humana e de qualidade para todos. Saraceno (2020) acrescenta que as transgressões dos direitos humanos continuam sendo violadas em muitas instituições psiquiátricas, permanecendo inalteradas ao longo desses 20 anos na maioria dos países. Alguns países europeus são exceções. Há alguns anos várias reformas no sistema de saúde mental têm sido implantadas, como no caso do Brasil antes do governo de Jair Bolsonaro.
3 Metodologia
Os procedimentos metodológicos adotados para essa revisão sistemática seguiram as diretrizes do Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRINCIPAIS…, 2015), que têm como meta auxiliar no melhor desenvolvimento de revisões sistemáticas e metanálises, metodologias cada vez mais usuais, e são úteis como ponto inicial para a elaboração e desenvolvimento de ações baseadas em evidências (MOHER et al., 2009).
Em um primeiro momento, foi realizada uma pesquisa exploratória sobre o tema no intuito de conhecer os principais estudos desenvolvidos no Brasil, além dos melhores procedimentos metodológicos e das suas principais palavras-chaves. A busca por palavras-chave foi realizada em português e inglês em duas bases de dados: Scielo e Pubmed. Além do mais, utilizou-se operador lógico booleano “OR”, a fim de buscar o máximo de sinônimos possíveis, e “AND”, para relacionar as palavras-chave: Inglês (mental health) AND (primary health care) AND (Brazil). Português (saúde mental) AND (atenção primária à saúde) AND (Brasil).
Foram inclusos artigos originais, publicados a partir do ano 2010, com relatos de procedimentos em saúde mental singulares em tratamentos públicos, em toda a esfera da Rede de Atenção Psicossocial (RAPS), preconizados pelo Ministério da Saúde (MS) do Brasil, excluídos os procedimentos padrões e obrigatórios de atendimento. Selecionaram-se artigos realizados com a população brasileira desenvolvidos considerando ambos os sexos e populações, estudos publicados em periódicos indexados, com delineamentos transversais, longitudinais, ensaios clínicos randomizados e de coorte ou caso-controle. Estudos de revisão, metanálise, artigos de opinião, carta ao editor realizados em outros países ou que não utilizaram os métodos supracitados para a avaliação ou caracterização de promoção singular em saúde mental também foram excluídos.
A revisão sistemática de literatura foi validada pela segunda autora que é doutora com vasta experiência acadêmica e orientadora do primeiro autor.
A primeira etapa da revisão consistiu na busca de artigos nas bases de dados entre julho, agosto e setembro de 2020. Foram localizados 81 artigos; após a exclusão de 19 artigos duplicados, 62 permaneceram para a etapa da leitura do título. Nesta etapa, 44 artigos foram excluídos por não apresentarem relação com o objetivo do estudo. O próximo passo envolveu a leitura dos 18 resumos restantes. Desses, restaram apenas os que apresentaram relatos de atendimentos singulares em saúde mental para todos os públicos, desenvolvidos no Brasil, dos quais 6 foram excluídos, restando 12 para leitura completa. Após a leitura completa, 8 foram excluídos por não apresentarem os critérios da pesquisa, permanecendo 4 estudos, conforme mostrado na Figura 1.
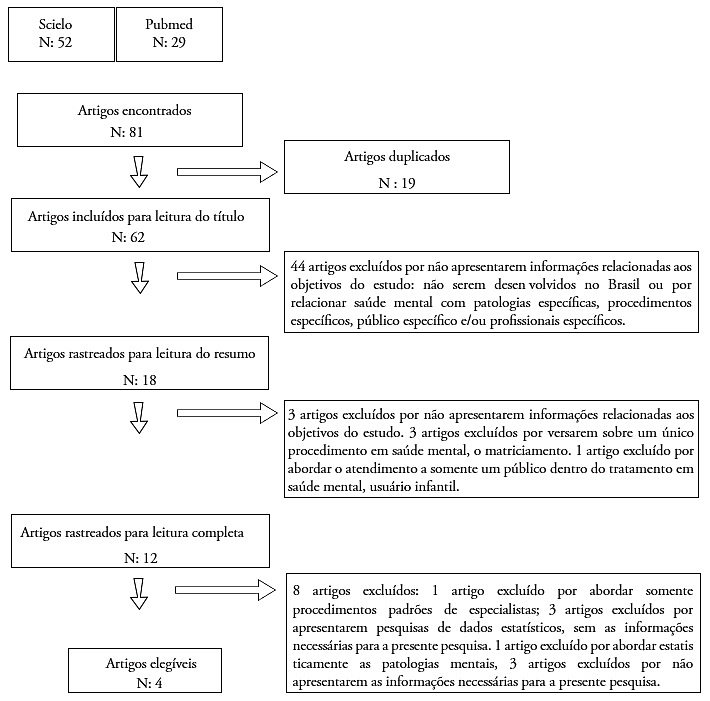
Figura 1.
Fluxograma para a seleção de estudos sobre tratamentos em saúde mental desenvolvidos no Brasil
Fonte: Elaboração do autor, 2021
Após a leitura completa dos 4 artigos, foram extraídas as seguintes informações: nome dos autores, ano de publicação, local, gênero, presença ou não de especificidades locais (EL), e descrição resumida do tratamento singular (TS), com numeração quantitativa identificada das atividades ofertadas de modo singular pela saúde mental pública do país.
4 Resultados
Quatro artigos da amostra atenderam aos critérios de elegibilidade, todos publicados a partir de 2011, 1 foi realizado no sul do país (Pelotas/RS), 2 realizados no sudeste do país (São Paulo/SP e em Campinas/SP) e 1 no nordeste do país (Fortaleza/CE). O tamanho da amostra relata que foram realizados entre homens e mulheres, crianças, jovens, adultos e idosos, de todas as faixas etárias e demandas de tratamento em saúde mental, conforme demonstrado no Quadro 1.
| Autores | Local | Gênero | EL | TS |
| Abreu et al. (2016) | Bragança Paulista- SP | M | SIM | 33 programas preventivos em diferentes cidades brasileiras, sendo: 26 grupos de prevenção e orientação; 2 grupos de intervenção individual; 3 grupos de oficinas artísticas; 1 grupo de esporte; 1 programa de capacitação; 2 grupos de cursos capacitantes. |
| Antonacci e Pinho (2011) | Pelotas - RS | M/H | SIM | 3 oficinas "acolhimento'', “amizade”, “liberdade”, realizadas em uma UBS do sul do Brasil. |
| Campos; Bezerra e Jorge (2020) | Fortaleza - CE | M | SIM | 1 grupo de terapia comunitária, 1 grupo de terapia comunitária para gestantes em situação de violência. Terapias lúdicas. |
| Dantas e Oda (2014) | Campinas - SP | M | SIM | 4 artigos relatam oficinas terapêuticas de teatro, dança, música, rádio, culinária, marcenaria, costura, trabalhos manuais e recursos expressivos. 3 artigos relatam terapias diversas (individual, grupal, comunitária e domiciliar). 3 artigos relatam oficinas voltadas aos usuários e familiares. 3 artigos relatam assembleias com usuários, profissionais e familiares. Educação profissional. Assembleias. |
Três estudos investigaram a assistência em saúde mental de modo territorial, em espaços delimitados, relatando o processo de cuidado local com suas especificidades. Um estudo investigou, em uma revisão sistemática de literaturas, práticas locais de atenção e promoção singular da saúde mental em diversos outros estudos com delimitação local.
Para melhor descrever os resultados, apresentados no Quadro 2, os achados foram divididos em categorias: introdução: elegendo as características principais do estudo; resultados: com as características locais de tratamento em saúde mental citadas nas produções bibliográficas; e conclusão: contém a construção do pensamento final bem como propostas de intervenção e/ou melhorias.
| AUTORES | ESTADO | RESULTADOS E CONCLUSÕES |
| Abreu et al. (2016) | SP | O estudo investigou, por meio da revisão sistemática de literatura nacional, artigos que apresentam programas de intervenção e pesquisa em saúde mental, no Brasil. Resultados: descreve programas de diversas cidades brasileiras voltados para diferentes públicos usuários dos serviços de saúde mental, sendo crianças, adolescentes e adultos; pais, familiares, professores e profissionais de saúde. Conclusão: desafios para o avanço de pesquisas de prevenção em saúde mental, a importância das iniciativas de prevenção e automaticamente tratamento em saúde mental, a presença de serviços governamentais e não governamentais, bem como estudantes, instituições de ensino e comunidade, inseridos nesse processo. |
| Antonacci e Pinho (2020) | RS | Estudo qualitativo com abordagem de pesquisa convergente-assistencial (PCA), versa a inclusão de oficinas terapêuticas em saúde mental, em uma Unidade Básica de Saúde (UBS) localizada no sul do país. Resultados: visando à ampliação do arsenal terapêutico e de pesquisa, bem como a plena parceria da saúde mental com a atenção primária em saúde, seguindo as propostas da reforma psiquiátrica, e equidade na contextualização local. Relatos dos usuários e desenvolvimento da pesquisa. Conclusão: a necessidade de reforçar os instrumentos de saúde mental existentes e ampliação da sua utilização, com exemplificação dessas ações. |
| Campos; Bezerra e Jorge (2020) | CE | O estudo qualitativo por meio de entrevistas investigou serviços públicos de saúde mental, na cidade de Fortaleza – CE, práticas que apontam a potencialidade do território, grupos terapêuticos. Resultados: com relatos da necessidade de ampliação dos serviços e inclusão de mais práticas singulares na região, bem como equipes sobrecarregadas. Conclusão: dada a carência dessas práticas nas áreas pesquisadas, reforça a importância da atuação dos pequenos grupos de terapia comunitária atuantes. |
| Dantas e Oda (2014) | SP | Estudo de revisão de literatura, com produções científicas em saúde mental no território brasileiro. Resultados: Com maior parte dos dados voltados para estatística, relata também os objetivos gerais das pesquisas e os resultados que apresentam relatos de tratamentos singulares em saúde mental em nível local. Conclusão: A compreensão da reforma assistencial no país e a necessidade dessa, o registro das práticas diversas em saúde mental no Brasil, nesse processo de reforma psiquiátrica. |
O artigo de Abreu et al. (2016) realiza uma revisão sistemática de publicações bibliográficas brasileiras, sendo seu objetivo realizar um compilado de produções científicas do Brasil que versem sobre ações de promoção e prevenção em saúde mental, dentro do SUS e programas de pesquisa nessa área. As produções mencionadas são exemplos de ações singulares em diferentes locais do país. O público-alvo tanto das pesquisas como das práticas é generalista dentro do público de atendimento da saúde mental nacional. São considerados para aproveitamento no estudo os atendimentos de prevenção e promoção da saúde mental. Assim, os autores apresentam a característica do estudo, o tipo de prevenção, o delineamento e as características das intervenções, o foco das intervenções e a avaliação dos resultados, apresentam um mapa do vínculo institucional dos pesquisadores de prevenção primária em saúde mental, bem como a sistematização dos programas preventivos brasileiros. Nessa pesquisa os dados indicaram que grande parte dos centros de pesquisa encontram-se na região sudeste e nenhum deles na região norte do Brasil, e ressaltam a necessidade de mapear e monitorar essas ações, bem como de incentivá-las mesmas como prática habitual na saúde mental nacional.
Em concordância com Abreu et al. (2016), pode-se observar, na percepção de Lima e Andrade (2019), que o modelo tradicionalmente utilizado nos serviços de saúde, que compreende desde a Atenção Primária até a Especializada, não considerava as singularidades do sujeito, sua maneira de pensar e agir, sua história de vida, sua interação e relações sociais. O modelo era centrado no adoecimento, o usuário era tratado de forma passiva no seu processo de saúde. Desde a criação do SUS ocorreram várias alterações que permitem uma maior participação do usuário com suas singularidades e de seus familiares.
Em Antonacci e Pinho (2011), é possível observar que o estudo foi realizado em uma Unidade Básica de Saúde (UBS) vinculada à Estratégia de Saúde da Família (ESF) de uma cidade da região sul do Brasil, que atende a seis microáreas exercendo uma cobertura populacional em torno de 5000 pessoas, com uma equipe multiprofissional. O estudo procedeu com a criação de oficinas terapêuticas voltadas ao público atendido em saúde mental pela unidade de saúde, com critérios de exclusão, sem perder a diversidade de público, não sendo restrito a um único perfil de usuários. Descreve em relatos as oficinas realizadas, com a presença de depoimentos dos usuários. O estudo reflete sobre os caminhos dos cuidados em saúde mental dentro da comunidade, bem como sobre a necessidade de fortalecimento dessas ações, a importância de ações conjuntas entre a atenção básica de saúde e a saúde mental para promoção e fortalecimento da rede de cuidados. Como defende Silva (2015), pensar nas oficinas deve levar a uma reflexão acerca das conexões existentes entre a produção psicológica e a realidade dos usuários.
O estudo de Campos, Bezerra e Jorge (2020) foi realizado com profissionais da rede de saúde mental e atenção primária do município de Fortaleza/CE. Os resultados mostraram um amplo estudo nessa área, considerando diversos aspectos do atendimento prestado em saúde mental pelos serviços especializados da rede e pela atenção primária, como a atenção psicossocial territorial e a visita domiciliar, entre outros. Foram abordados também aspectos específicos da rede pesquisada com grupos terapêuticos e terapia comunitária.
Por fim, Dantas e Oda (2014) realizaram uma revisão sistemática em uma cartografia dos serviços de saúde mental do Brasil em regiões delimitadas de assistência com relatos dos amplos serviços prestados pelas diversas redes de saúde mental selecionadas, em formato estatístico e descritivo, entre elas as de caráter singular e local, um registro nacional das práticas locais realizadas em singularidade que atende à demanda da equidade proposta pela saúde pública do Brasil. Corroborando os autores supracitados, Cedraz e Dimenstein (2005) relataram que as oficinas terapêuticas são dispositivos que representam catalisadores da produção psíquica dos sujeitos envolvidos, melhorando a interação dos usuários com o meio social em que vivem, seja com a família, o trabalho, a cultura ou outras singularidades.
Sendo assim, a reabilitação psicossocial deve utilizar as oficinas terapêuticas como estratégias no tratamento de indivíduos com problemas de saúde mental. As oficinas proporcionam aos indivíduos condições para se expressarem por meio de espaços, de expressão corporal, verbal, musical e artística. Podem também ser utilizadas como fontes geradoras de emprego e renda, promovendo o aprendizado de atividades que podem servir como fonte de remuneração para os usuários. Existem também as oficinas voltadas à alfabetização, destinadas às pessoas que não foram inseridas no aprendizado formal. Apesar de sua importância, a simples existência de uma oficina não garante a produção de novas formas de vida. Para ser considerada terapêutica, é necessário conectá-la a uma dimensão distinta da que habitualmente nos encontramos.
5 Discussão
Cada vez mais, entende-se a necessidade do tratamento individual na saúde mental, reforçado inclusive com a instituição do Projeto Terapêutico Singular (PTS), amplamente utilizado na psiquiatria/saúde mental, bem como em outras áreas da medicina, levando em consideração a subjetividade do sujeito, de sua patologia, seu tratamento e quaisquer outros fatores de interferência dentro de um contexto local e particular. Esse pensamento está cada vez mais difundido nos estudos e assistências em saúde mental no país. O movimento da Reforma Psiquiátrica fez transpor a centralidade do tratamento por meio de manicômio, produziu novos conceitos, novas percepções, novas metodologias de tratamento e uma ruptura da concepção cultural da loucura. Essa ruptura e novas concepções tornam-se integrantes ao SUS na medida em que proporcionam um conjunto de ações e transformações na forma de cuidar da saúde humana (BRASIL, 2015).
As oficinas terapêuticas ofertadas na saúde mental em todo o país são de caracteres diversos, atendendo às peculiaridades de cada localidade bem como à demanda de participação, oferta profissional, insumos e estruturas necessárias, sendo toda essa logística definida por um projeto de saúde mental, para cujo sucesso não basta dispor de todos os instrumentos, realizar a criação ou manutenção dos serviços, pois se trata de uma construção coletiva (MINAS GERAIS, 2006).
Dos estudos eleitos para o presente artigo, todos se referem à necessidade de maior investimento em pesquisas e práticas locais de prevenção e tratamento em saúde mental (ABREU et al., 2016; ANTONACCI; PINHO, 2011; CAMPOS; BEZERRA; JORGE, 2020; DANTAS; ODA, 2014). Independentemente dos resultados encontrados e do tipo da pesquisa realizada, apresentam também relatos de processos e projetos terapêuticos instituídos de acordo com a equidade pelas regiões citadas. Em Abreu et al. (2016) e Dantas; Oda (2014), a pesquisa escolhida foi a revisão sistemática de literatura, contabilizando assim metade dos estudos científicos considerados elegíveis para este artigo.
Evidenciou-se a necessidade de maiores investimentos e melhoria dos serviços de saúde mental mediante reforma assistencial que ocorre no país, citada nos quatro artigos escolhidos (ABREU et al., 2016; ANTONACCI; PINHO, 2011; CAMPOS; BEZERRA; JORGE, 2020; DANTAS; ODA, 2014), sendo assim na totalidade dos trabalhos eleitos.
A prática de cuidados singulares, mencionada em 25% dos estudos de Campos; Bezerra; Jorge (2020), é considerada fundamental para um suporte adequado, sendo que muitos dos atuais serviços desconsideram as especificidades e singularidades, perdendo, com isso, grande parte do poder terapêutico que é inclusive solicitado pela reforma psiquiátrica.
A questão da visão local e de políticas públicas voltadas para a localidade como fator de consideração dentro da subjetividade dos usuários e diferentes territórios é evidenciada nos escolhidos (ABREU et al., 2016; ANTONACCI; PINHO, 2011; CAMPOS; BEZERRA; JORGE, 2020; DANTAS; ODA, 2014), totalizando 100% das produções consideradas elegíveis.
Em metade das produções eleitas, a origem da pesquisa é a região sudeste, mais especificamente o estado de São Paulo, cidades de Campinas e Bragança Paulista (DANTAS; ODA, 2014, ABREU et al., 2016). O estado do Ceará, conforme Campos; Bezerra; Jorge (2020), soma 25% das pesquisas, realizadas na capital Fortaleza, totalizando 1 (um) artigo na região nordeste. A região sul também alcança 25%, com 1 (um) artigo realizado em Pelotas/RS por Antonacci; Pinho (2011).
Em 50% dos estudos, realizados por Abreu et al. (2016); e Dantas e Oda (2014), identificou-se que as terapias singulares apresentam oficinas artísticas. Em 75% (3 estudos), foram identificados relatos de terapias coletivas por Abreu et al. (2016); Dantas; Oda (2014); Campos; Bezerra; Jorge (2020). Entre elas o teatro é mencionado por Dantas e Oda (2014) como uma prática muito utilizada e com bons resultados em processos de terapia em saúde mental, como afirmam também outros estudos, por exemplo o de Gherardi-Donato et al. (2011), que incentiva a prática e os estudos teatrais para usuários e profissionais de saúde. Os autores entendem que, apesar de ser um trabalho em fase embrionária, a continuidade e a ampliação do teatro nas ações voltadas à promoção da saúde mental é importante e tem a finalidade de proporcionar a compreensão dos profissionais para uma assistência transformadora.
A oficina de esportes é citada por Abreu et al. (2016), e os cursos profissionalizantes demonstrados em Abreu et al. (2016); e Dantas; Oda (2014) somam 2 artigos na porcentagem de 50% dos estudos eleitos em consonância com a temática da pesquisa, bem como grupos de prevenção, cursos profissionalizantes e de capacitação de funcionários.
6 Considerações finais
Existem evidências que corroboram a importância das práticas singulares e territoriais nos tratamentos em saúde mental do Brasil como um suporte e complemento aos projetos terapêuticos diversos, considerando a subjetividade do ser humano e suas necessidades equânimes.
A revisão mostrou que essa temática, ainda pouco investigada, possui individualidades nos diversos lugares do país, onde os serviços e atendimentos públicos em saúde mental possuem diferentes formatos. Diante da necessidade de melhor inserção nos territórios com a intenção de atender às especificidades locais de uma determinada população, as pesquisas locais são de suma importância.
É visível a necessidade de maiores pesquisas e investimentos nacionais, bem como o hábito de realizar registros históricos e atuais que possibilitem conhecimento abrangente dos territórios e, com isso, a possibilidade de traçar um diagnóstico situacional para melhor planejamento e execução de ações que visem à promoção da saúde mental singular, integral e que respeite a dignidade humana.
A assistência em saúde mental no Brasil ainda carece de maior visibilidade e incentivo tanto para sua manutenção quanto para as demandas de avanço de que a sociedade necessita. É possível também identificar territórios que, mediante ações de valorização e trabalho, alcançaram, dentro das possibilidades, uma assistência singular diferenciada e com bons resultados para a saúde mental local e seus usuários.
Referências
ABREU, S. et al. Programas preventivos brasileiros: Quem faz e como é feita a prevenção em saúde mental? Psico-USF, Bragança Paulista, v. 21, n. 1, p. 163-177, jan./abr. 2016. DOI: https://doi.org/10.1590/1413-82712016210114. Disponível em: https://www.scielo.br/j/pusf/a/GD3xGrF9cxvGy9wgvrWnHFr/abstract/?lang=pt#. Acesso em: 20 jun. 2023.
ANTONACCI, M. H., PINHO, L. B. Saúde mental na atenção básica: uma abordagem convergente assistencial. Rev Gaúcha Enferm., Porto Alegre (RS), v. 32, n. 1, p. 136-42, 2011. DOI: https://doi.org/10.1590/S1983-14472011000100018. Disponível em: https://www.scielo.br/j/rgenf/a/338fBwKSWbQMQPQNWXMSfJf/?lang=pt. Acesso em: 20 jun. 2023.
ARBEX, D. Holocausto Brasileiro. 1. ed. São Paulo: Geração Editorial, 2013. 255 p.
AZEVEDO, D. M.; MIRANDA, F. A. N. Oficinas terapêuticas como instrumento de reabilitação psicossocial: percepção de familiares. Esc. Anna Nery, v. 15, n. 2, p. 339-345, 2011. DOI: https://doi.org/10.1590/S1414-81452011000200017. Disponível em: https://www.scielo.br/j/ean/a/KyzjNqgnCN9cFrL5dNStkRS/?lang=pt. Acesso em: 20 jun. 2023.
BRASIL. Ministério da Saúde. Departamento de Atenção Básica. Política Nacional de Práticas Integrativas e Complementares do SUS. 2. ed. Brasília: Ministério da Saúde, 2014. Disponível em: https://www.bvsms.saude.gov.br/publicacoes/pnpic.pdf. Acesso em: 20 jun. 2023.
BRASIL. Ministério da Saúde. Lei n.º 10216, de 06 de abril de 2001. Lei da reforma psiquiátrica. Dispõe sobre a proteção e os direitos das pessoas portadoras de transtornos mentais e redireciona o modelo assistencial em saúde mental. Diário Oficial da União: Seção 1, Brasília, DF, ano 139, n. 69, p. 2, 9 abr. 2001. Disponível em: https://pesquisa.in.gov.br/imprensa/jsp/visualiza/index.jsp?data=09/04/2001&jornal=1&pagina=2&totalArquivos=121. Acesso em: 20 jun. 2023.
BRASIL. Ministério da Saúde. Portaria GM 3.088, de 23 de dezembro de 2011. Institui a Rede de Atenção Psicossocial para pessoas com sofrimento ou transtorno mental e com necessidades decorrentes do uso de crack, álcool e outras drogas, no âmbito do Sistema Único de Saúde. Brasília: Ministério da Saúde, 2011.
BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Ações Programáticas Estratégicas. Saúde Mental. Brasília: Ministério da Saúde, 2015. (Cadernos HumanizaSUS, v. 5). Disponível em: https://www.bvsms.saude.gov.br/publicacoes/saude_mental_volume_5.pdf. Acesso em: 20 jun. 2023.
BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Ações Programáticas Estratégicas. Saúde mental no SUS: os centros de atenção psicossocial. Brasília: Ministério da Saúde, 2004. Disponível em: http://www.ccs.saude.gov.br/saude_mental/pdf/sm_sus.pdf. Acesso em: 20 jun. 2023.
BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Atenção Básica. Saúde mental. Brasília: Ministério da Saúde, 2013. (Cadernos de Atenção Básica, n. 34).
BRASIL. Resolução 8 de 14 de agosto de 2019. Dispõe sobre soluções preventivas de violação e garantidoras de direitos aos portadores de transtornos mentais e usuários problemáticos de álcool e outras drogas. Diário Oficial da União: Seção 1, Brasília, DF, ano 163, p. 55, 23 ago. 2019. Disponível em: https://pesquisa.in.gov.br/imprensa/jsp/visualiza/index.jsp?data=23/08/2019&jornal=515&pagina=55. Acesso em: 20 jun. 2023.
CAMPOS, D. B.; BEZERRA, I. C.; JORGE, M. S. B. Produção do cuidado em saúde mental: Práticas territoriais na rede psicossocial. Trabalho, Educação e Saúde, Rio de Janeiro, v. 18, n. 1, e0023167, 2020. DOI: https://doi.org/10.1590/1981-7746-sol00231. Disponível em: https://www.scielo.br/j/tes/a/mrtmx4tPcKJf8QzSKgsq7Vy/#. Acesso em: 20 jun. 2023.
CEDRAZ, A.; DIMENSTEIN, M. Oficinas terapêuticas no cenário da Reforma Psiquiátrica: modalidades desinstitucionalizantes ou não? Revista mal-estar na subjetividade, Fortaleza, v. 5, n. 2, p. 300–327, 2005. Disponível em: https://ojs.unifor.br/rmes/article/view/1530. Acesso em: 21 jun. 2023.
COQUEIRO, N. F.; VIEIRA, F. R. R.; FREITAS, M. M. C. Arteterapia como dispositivo terapêutico em saúde mental. Acta Paul Enfermagem; Fortaleza, v. 23, n. 6, p. 859-862, 2010. DOI: https://doi.org/10.1590/S0103-21002010000600022. Disponível em: https://www.scielo.br/j/tes/a/j6rLVysBzMQYyFxZ6hgQqBH/abstract/?lang=pt. Acesso em: 21 jun. 2023.
CRUZ, N. F. O.; GONÇALVES, R. W.; DELGADO, P. G.G. Retrocesso da Reforma Psiquiátrica: o desmonte da política nacional de saúde mental brasileira de 2016 a 2019. Trabalho, Educação e Saúde, v. 18, n. 3, e00285117, 2020. DOI: https://doi.org/10.1590/1981-7746-sol00285. Disponível em: https://www.scielo.br/j/ape/a/9LVK4BKMMB5mrwXwjDbWgfh/abstract/?lang=pt#. Acesso em: 21 jun. 2023.
DANTAS, C. R.; ODA, A. M. G. R. Cartografia das pesquisas avaliativas de serviços de saúde mental do Brasil (2004-2013). Physis Revista de Saúde Coletiva, Rio de Janeiro, v. 24, n. 4, p. 1127-1179, 2014. DOI: https://doi.org/10.1590/S0103-73312014000400008. Disponível em: https://www.scielo.br/j/physis/a/7zXnDyGTVBrfjRjNHgYr3cn/?lang=pt. Acesso em: 21 jun. 2023.
GHERARDI-DONATO, E. C. S. et al. Teatro e saúde mental: Experiências de usuários do Hospital-Dia. Saúde e Transformação Social, Florianópolis, SC, v. 2, n. 3, p. 121-126, 2011. Disponível em: https://incubadora.periodicos.ufsc.br/index.php/saudeetransformacao/article/view/1111. Acesso em: 21 jun. 2023.
HERNANDES, E. S. C.; FERNANDES, W. B. Desmonte da Política Nacional de Saúde Mental: quem ganha o quê, por que e que diferença faz. ANESP, 17 de dezembro de 2020. Disponível em: https://anesp.org.br/todas-as-noticias/desmonte-politica-saude-mental. Acesso em: 25 set. 2021.
KINOSHITA, R. T. et al. Atenção psicossocial e bem viver: relato de experiência de um Projeto Terapêutico Singular pelas dimensões da Felicidade Interna Bruta. Saúde Debate, Rio de Janeiro, v. 44, n. spe3, p. 320-332, out. 2020. DOI: https://doi.org/10.1590/0103-11042020E326. Disponível em: https://www.scielo.br/j/sdeb/a/LRfLgVBwRTRRkymn7wJBcLP/?lang=pt#. Acesso em: 21 jun. 2023.
LIMA, L. V. C.; ANDRADE, F. C. B. O projeto terapêutico singular como estratégia de cuidado na atenção básica em saúde: uma proposta de implementação no município de São Pedro do Piauí. Teresina: UNASUS, 2019. Disponível em: https://ares.unasus.gov.br/acervo/handle/ARES/14668. Acesso em: 21 jun. 2023.
MACHADO, C. V. A Reforma Psiquiátrica Brasileira: caminhos e desafios. Saúde Debate, Rio de Janeiro, v. 44, n. Especial 3, p. 5-8, out. 2020. DOI: https://doi.org/10.1590/0103-11042020E300. Disponível em: https://www.scielo.br/j/sdeb/a/syScLvQjfG4zzZhvFN7yGTh/#. Acesso em: 21 jun. 2023.
MENDONÇA, T. C. P. As oficinas na saúde mental: relato de uma experiência na internação. Psicologia, ciência e profissão, Brasília, v. 25, n. 4, p. 626-635, 2005. DOI: https://doi.org/10.1590/S1414-98932005000400011. Disponível em: https://www.scielo.br/j/pcp/a/WHpVPbNc4msjmbZgccKrNBw/#. Acesso em: 21 jun. 2023.
MINAS GERAIS. Secretaria de Estado de Saúde. Atenção em Saúde Mental. Belo Horizonte: Secretaria de Estado de Saúde de Minas Gerais, 2006. 238 p. Disponível em: https://www.nescon.medicina.ufmg.br/biblioteca/registro/Atencao_em_saude_mental/46. Acesso em: 21 jun. 2023.
MOHER, D. et al. Preferred reporting items for systematic reviews and meta-analyses: the PRISMA statement. Annals of internal medicine, v. 151, n. 4, p. 264- 269, 2009. DOI: https://doi.org/10.7326/0003-4819-151-4-200908180-00135. Disponível em: https://www.acpjournals.org/doi/10.7326/0003-4819-151-4-200908180-00135. Acesso em: 21 jun. 2023.
OMS. Organização Mundial da Saúde. Constituição da Organização Mundial da Saúde (OMS/WHO) – 1946. USP. Disponível em: https://edisciplinas.usp.br/mod/resource/view.php?id=3205332&forceview=1. Acesso em: 21 jun. 2023.
OMS. Organização Mundial da Saúde. Relatório sobre a saúde no mundo 2001: Saúde mental: nova concepção, nova esperança. Genebra: OPAS/OMS, 2001. Disponível em: https://www.nescon.medicina.ufmg.br/biblioteca/registro/Relatorio_sobre_a_saude_no_mundo__2001__saude_mental__nova_concepcao__nova_esperanca/47. Acesso em: 21 jun. 2023.
ONU BR. Nações Unidas no Brasil. Agenda 2030 para o Desenvolvimento Sustentável. Disponível em: https://brasil.un.org/pt-br/91863-agenda-2030-para-o-desenvolvimento-sustent%C3%A1vel. Acesso em: 21 jun. 2023.
PINTO, D. M. et al. Projeto terapêutico singular na produção do cuidado integral: uma construção coletiva. Texto & Contexto - Enfermagem, Florianópolis, v. 20, n. 3, p. 493-502, jul./set. 2011. DOI: https://doi.org/10.1590/S0104-07072011000300010. Disponível em: https://www.scielo.br/j/tce/a/8HVkGwqgWKYZSzH8xdpxcqH/abstract/?lang=pt. Acesso em: 21 jun. 2023.
PRINCIPAIS itens para relatar Revisões sistemáticas e Meta-análises: a recomendação PRISMA. Revista Epidemiologia e Serviços de Saúde, v. 24, n. 2, p. 335-342, abr./jun. 2015. Tradução para o idioma português do documento: Moher D, Liberati A, Tetzlaff J, Altman DG, The PRISMA Group. Preferred Reporting Items for Systematic Reviews and Meta-Analyses: The PRISMA Statement. Disponível em: www.prisma-statement.org. Traduzido por: Taís Freire Galvão e Thais de Souza Andrade Pansani; retro-traduzido por: David Harrad. Disponível em: http://scielo.iec.gov.br/scielo.php?script=sci_arttext&pid=S1679-49742015000200017&lng=pt&nrm=iso. Acesso em: 22 jun. 2023.
QUINTAS, A. C. M. O.; TAVARES, P. S. P. B. Entre Caps AD e Comunidades Terapêuticas: o cuidado pela perspectiva dos usuários de um Caps AD. Saúde Debate, Rio de Janeiro, v. 44, n. Especial 3, p. 198-209, 2020. DOI: https://doi.org/10.1590/0103-11042020E317. Disponível em: https://www.scielo.br/j/sdeb/a/PmFFH7ShrGpr7h8R5h93x9P/abstract/?lang=pt. Acesso em: 21 jun. 2023.
SARACENO, B. O futuro da psiquiatria e da saúde mental. Saúde Debate, Rio de Janeiro, v. 44, n. Especial 3, p. 29-32, out. 2020. DOI: https://doi.org/10.1590/0103-11042020E304. Disponível em: https://www.scielo.br/j/sdeb/a/CTHWMwYtk6VSsCXyNwR8Svg/. Acesso em: 21 jun. 2023.
SILVA, D. O papel das oficinas terapêuticas nos centros de atenção psicossocial atualmente: uma revisão bibliográfica. In: CONGRESSO NACIONAL DE EDUCAÇÃO (EDUCERE), 12., 2015, Curitiba. Anais [...]. Curitiba: PUC-PR, 2015. ISSN 2176-1396.
SILVA, T. J. F.; ALENCAR, M. L. O. A. Invenção e endereçamento na oficina terapêutica em um centro de atenção diária. Revista latinoamericana de psicopatologia fundamental, São Paulo, v. 12, n. 3, p. 524-538, set. 2009. DOI: https://doi.org/10.1590/S1415-47142009000300008. Disponível em: https://www.scielo.br/j/rlpf/a/xfzFB3CNXCpQxcbH83pJvDF/abstract/?lang=pt. Acesso em: 21 jun. 2023.
Notas de autor
Información adicional
COMO CITAR (ABNT): BORGES, D. X.; AVELAR, K. E. S. Projetos terapêuticos singulares em saúde mental no Brasil: revisão de literatura. Vértices (Campos dos Goitacazes), v. 25, n. 2, e25219115, 2023. DOI: https://doi.org/10.19180/1809-2667.v25n22023.19115. Disponível em: https://essentiaeditora.iff.edu.br/index.php/vertices/article/view/19115.
COMO CITAR (APA): Borges, D. X., & Avelar, K. E. S. (2023). Projetos terapêuticos singulares em saúde mental no Brasil: revisão de literatura. Vértices (Campos dos Goitacazes), 25(2), e25219115. https://doi.org/10.19180/1809-2667.v25n22023.19115.
